Que esperança de vida tem a sa??de pública?
Existe nos pa??ses mais desenvolvidos, que são os que gozam de um sistema público de sa??de - excep????o feita aos Estados Unidos - um amplo consenso sobre a necessidade premente da realiza????o de reformas que tornem sustent??vel o modelo sanit??rio.
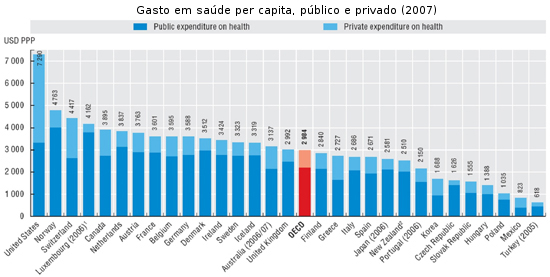
Se bem este seja um desafio que a nenhum governo agrade enfrentar, pois pode ter elevados custos políticos, os dados económicos dos últimos anos não deixam muita margem para se ficar a pensar se se deve ou não avan??ar. A partir de 2006, os gastos m??dios com a sa??de nos pa??ses da OCDE foram de 9% do PIB, face a pouco mais de 5% em 1970 e a uns 7% em 1990. Em Espanha, os gastos ascenderam a 8,5% em 2007. Todas as previs??es apontam para um crescimento percentual dos gastos sanit??rios a um ritmo superior ao do PIB, o que significa que os recursos económicos não ir??o crescer ao mesmo ritmo que as despesas.
Reforma inadi??vel
?? por estas raz??es que o debate não se centra tanto sobre se se deve ou não fazer a reforma, mas no modo de a realizar. A pergunta que a maioria dos peritos, economistas e políticos se coloca centra-se no modo de conseguir introduzir uma maior competitividade na sa??de pública sem lesar o princ??pio da solidariedade - universalidade e equidade - sobre o qual se baseou o actual modelo, surgido em meados do s??culo XX.
A OCDE publicou recentemente um relatório sobre este assunto, Achieving Better Value for Money in Healthcare, no qual exp??e a necessidade de alcançar uma melhor relação qualidade /preço na aten????o sanit??ria. Sublinha-se neste documento que "o actual modelo de sa??de pública não ?? financeiramente sustent??vel", convidando a uma reflex??o sobre as medidas j?? tomadas em diversos pa??ses para introduzir uma maior competência, com o objectivo de analisar as melhores pr??ticas e assim conseguir um consenso na reforma do sistema público de sa??de. O relatório aponta igualmente as modifica????es a fazer "tendo sempre em conta as isen????es para pessoas com menores recursos", mas defendendo que, se a sa??de não pode ser entregue ao livre jogo da oferta e da procura, também se não deve isolar por inteiro das leis do mercado.
O exemplo da Su??cia
Na Su??cia, existe um modelo de gestão misto que consiste numa parceria do Estado com o sector privado, tendo o paciente possibilidade de escolha.
Embora ?? presente data vários dos pa??ses desenvolvidos da Europa tenham come??ado j?? a promover a transformação dos seus sistemas de sa??de, essa reforma está mais avan??ada na Su??cia, o primeiro pa??s a inici??-la. Teve, no entanto, que enfrentar, nos come??os dos anos 90, uma das maiores crises económicas da sua história. Tal situação levou o pa??s a realizar uma profunda reforma em sectores cruciais, como a educa????o, a sa??de e o cuidado da terceira idade, passando de um "Estado Protector a um Estado Possibilitador", como refere o economista sueco Mauricio Rojas, também deputado pelo Partido Liberal, no seu livro Reinventar el Estado del Bienestar.
Rojas, que nos anos 70 fugiu do Chile, seu pa??s natal, para procurar asilo na Su??cia como refugiado político, assevera que o sistema de sa??de sueco se baseia hoje num modelo de gestão misto no qual colaboram o Estado e o sector privado, "procurando oferecer a todos os cidad??os um cen??rio de equidade e pleno acesso". A reforma tem vindo a fazer-se paulatinamente, passando de um sistema de planifica????o tradicional a formas cada vez mais abertas ?? competência e ?? livre decisão dos cidad??os.
No início dos anos 90, sob a chefia do dirigente do partido conservador Carl Bildt, come??aram a abrir-se as portas do sector privado, tendo-se eliminado os entraves que impediam ou dificultavam a subcontrata????o dentro do sector da sa??de, "iniciando-se assim a licita????o dos diferentes serviços bem como a privatiza????o de casas de sa??de, centros m??dicos e até de grandes hospitais". Rojas explica igualmente que a partir de 2006 se passou a uma terceira fase "que se centra na cria????o de um mecanismo semelhante ao cheque escolar no sistema de cuidados prim??rios", podendo o paciente escolher tanto o m??dico como a entidade prestadora do serviço.
Direito de escolha
O que levou a esta mudança foi o facto de o sistema de licita????es estar basicamente orientado a baixar os custos dos serviços. No entanto, durante estes primeiros passos da reforma, corria-se o risco de "produtores pouco escrupulosos ou políticos corruptos provocarem uma deteriora????o na qualidade dos serviços, sem darem aos cidad??os outra escolha que não fosse resignarem-se com o facto", comenta Rojas. Foi devido a isso que se deu o segundo passo: transformar a capacidade de decisão dos cidad??os num processo de controlo da qualidade.
Deste modo, quando um cidad??o sueco se inscreve num centro de sa??de apresenta o seu cheque de sa??de - o valor desse "cheque" ?? o custo m??dio dos cuidados de sa??de prim??rios per capita na respectiva prov??ncia. O centro m??dico não pode fazer nenhum tipo de discrimina????o, estando obrigado a aceit??-lo e a cobrir no seu total o custo dos cuidados de que o paciente precisar. Uma tal din??mica ??, entre outras coisas, a causa de os centros investirem muito em medicina preventiva, j?? que uma parte significativa dos ganhos prov??m do facto de os pacientes usarem o menos possível os serviços mais onerosos.
Por sua vez, os pacientes t??m liberdade para mudar de centro. O número de mudanças que se podem fazer num ano ?? estabelecido pelo governo local de cada prov??ncia.
A luta contra as listas de espera
A liberdade de escolha ?? mais limitada quando se trata de aten????o especializada. Rojas apresenta como exemplo o que sucede na prov??ncia de Estocolmo, onde existe um grande número de hospitais, na maioria públicos, que licitam uma certa quota de especialidades entre os candidatos que se apresentam a concurso. O cidad??o pode escolher o hospital que preferir, mas h?? um sistema de lista de espera, segundo o qual os pacientes acabam por ser distribu??dos pelos diferentes hospitais, dado que estes não podem ampliar a sua oferta, que ?? determinada pelo acordo feito com a prov??ncia de Estocolmo.
Em caso de urg??ncia, o paciente tem inteira liberdade de escolha, sendo o hospital escolhido pago com dinheiro de um fundo flex??vel do or??amento da respectiva Administra????o de prov??ncia.
A reviravolta iniciada em 1990 segue o seu curso. Rojas explica que, ?? data da edi????o do seu livro (2008), havia duas propostas j?? muito desenvolvidas.
A primeira visava criar um sistema nacional que autorizasse a iniciativa privada a criar livremente centros de cuidados de sa??de prim??rios pelo pa??s inteiro, tal como j?? se fizera com as escolas no campo da educa????o, a fim de evitar a renit??ncia de algumas prov??ncias em favorecer a competi????o.
A segunda proposta consistia em criar um sistema nacional de garantias de atendimento, para que o paciente que não fosse atendido na sua prov??ncia de resid??ncia dentro de um determinado prazo pudesse escolher outra prov??ncia.
Uma das chaves para analisar se as medidas aplicadas na Su??cia foram ou não bem sucedidas poderia ser o facto de, apesar da altern??ncia dos diferentes partidos no governo sueco desde 1991 até ao presente, a reforma da sa??de perdurar.
Inova????es noutros pa??ses
Um estudo recentemente publicado pela consultora McKinsey e pelo corpo docente da Funda????o de Estudos de Economia Aplicada (FEDEA) acerca das mudanças que poderiam come??ar a ser introduzidas em Espanha baseia as suas propostas nas pr??ticas realizadas noutros pa??ses.
Uma das pr??ticas mais comuns tem sido a de estabelecer um sistema de co-pagamento; quer dizer, as verbas destinadas ao pagamento dos cuidados de sa??de não saem inteiramente dos cofres do Estado, devendo o cidad??o contribuir com uma quantia simb??lica. O objectivo não est?? tanto em recolher fundos como em conseguir que os utentes-pacientes fa??am dos recursos um uso mais responsável.
Em Fran??a, cada paciente contribui com 30% do custo do cuidado de sa??de prim??rio prestado, mais um euro por consulta (at?? um m??ximo de 50 euros anuais). A contribui????o para as consultas de especialidade ?? de 20 a 25%, e de 15 euros por cada dia de internamento. O sistema isenta de pagamento pessoas de baixos recursos e doentes cr??nicos. Na Su??cia, existe uma taxa fixa de 11 a 17 euros para os cuidados prim??rios e de 22 a 33 euros por urg??ncia. H?? isen????es para grupos de baixos rendimentos e jovens com menos de 20 anos. Outros pa??ses, como a B??lgica e a Alemanha, deram passos semelhantes.
Refere o mencionado estudo outros pa??ses que tomaram medidas a incorporar no sistema de financiamento público da sa??de com a m??xima rapidez em caso de inova????o terap??utica, mas que fizeram antecipadamente um estudo dos seus reais custos e benef??cios e da garantia de financiamento.
Destaca-se neste campo a experiência da ag??ncia brit??nica independente NICE. O processo de elabora????o das recomenda????es ?? transparente para todas as partes envolvidas, gozando por isso a ag??ncia de grande prest??gio e credibilidade. As ??reas de sa??de devem obrigatoriamente incluir as recomenda????es terap??uticas positivas da NICE, bem como o seu financiamento e or??amento anual. A tabela utilizada pela NICE ?? o custo de ganhar um ano de vida saud??vel, sempre que não se ultrapasse um m??ximo de 20.000 a 30.000 libras.
Outros pa??ses, como a Alemanha, a Fran??a e a Austr??lia, estão no caminho da implementa????o de um sistema semelhante ao brit??nico. Em Espanha, tem-se tentado fazer a an??lise dos custos-versus-benef??cios em algumas comunidades aut??nomas, mas os resultados são muito d??spares.
Medindo resultados
A pr??tica sueca para estabelecimento de um sistema homog??neo e transparente para medir o bom ou o mau desempenho dos prestadores de cuidados de sa??de est?? também a ser desenvolvida noutros pa??ses.
Na Alemanha, por exemplo, os hospitais enviam a uma ag??ncia independente um vasto conjunto de indicadores de qualidade, parte dos quais ?? de h?? dois anos para c?? tornada pública, dando aos pacientes-consumidores a possibilidade de comparar.
O estudo Fedea-MacKinsey refere também que a implica????o dos profissionais m??dicos na gestão dos centros e os esquemas de incentivos e penaliza????es são j?? pr??tica habitual em quase todos os pa??ses desenvolvidos da Europa.
Assim, por exemplo, os hospitais do Reino Unido foram convertidos em funda????es com personalidade jur??dica e autonomia de gest??o. O seu financiamento ?? feito de acordo com os resultados dos objectivos de qualidade que lhes são apontados.
Em Fran??a também se trabalha neste sentido e Espanha conta com exemplos significativos na Catalunha, nas Ast??rias e noutras comunidades aut??nomas. A Su??cia desenvolveu também um vasto sistema de incentivos e penaliza????es na aprova????o dos or??amentos, de acordo com os resultados obtidos.
Este conjunto de pr??ticas oferece uma mostra bastante significativa da direcção que est?? a tomar a sa??de pública nos pa??ses mais desenvolvidos.O caminho tra??ado até ao momento não pretende estabelecer um sistema de sa??de privado, mas introduzir elementos de competitividade mais próprios do sector privado que do público.
S??o cada vez são mais os economistas que opinam que, embora a sa??de seja um "negócio" at??pico que se não deve regular pela pura lei da oferta e da procura, também não deve desafiar as leis da economia.